la mesure du glucose en continu
Depuis quelques années, l’autosurveillance glycémique a connu des avancées technologiques innovantes.
Bien que les lecteurs de glycémies soient de plus en plus performants et que l’arsenal thérapeutique se soit considérablement développé (insuline, pompe à insuline, materiel d’auto-surveillance,;..), il reste difficile pour certains patients d’être bien équilibré et ce, malgré une auto-surveillance pluri-quotidienne et une insulinothérapie intensifiée.
En effet, en dehors des contrôles glycémiques, certains événements peuvent passer inaperçus comme les grandes variations glycémiques survenant principalement au cours de la journée et parfois la nuit, ou la présence d’hypoglycémie, pas toujours ressenties, notamment nocturne.
La MGC permet, sans avoir à se piquer le bout du doigt, de connaître son taux de glucose interstitiel en continu.
- On pourra ainsi mieux comprendre la relation entre l’alimentation, les émotions, l’activité physique, l’insuline et la glycémie. De ce fait, il sera plus facile d’anticiper et d’ajuster au mieux les doses d’insulines en fonction des besoins.
- Cette meilleure compréhension des variabilités glycémiques permet de prendre des décisions thérapeutiques plus adaptées. De ce fait, à long terme, cela réduit le risque de complications du diabète.
- Il est possible également, d’éditer des rapports divers sur une période choisie. Il est également possible de les partager à distance avec son médecin ou son infirmière afin de bénéficier d’un suivi et d’un accompagnement en dehors des consultations en cabinet.
On parle désormais le Glucose interstitiel (GI) et non plus de glycémie capillaire(GC).
Le liquide interstitiel est le liquide dans lequel « baigne » nos cellules.
Les sucres absorbés lors de l’alimentation sont transformés en glucose qui passe d’abord dans le sang (GC) puis dans le liquide interstitiel (GI). Il existe alors un certains décalage en fonction de la stabilité glycémique, celui-ci sera plus important si le taux de glucose varie rapidement.
Comment cela fonctionne ?
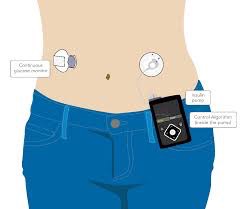
Chaque dispositifs comprend :
➣ Un capteur : à placer soi-même sous la peau (abdomen ou bras selon les dispositifs) et à remplacer périodiquement. Il détecte et mesure le glucose interstitiel
➣ Un transmetteur : il communique les données du capteur au récepteur.
➣ Un récepteur : il reçoit le signal via une liaison sans fil à intervalles réguliers et affiche les données. Le récepteur peut être soit une pompe à insuline, un lecteur de glycémie ou autre moniteur comme un smartphone, par exemple
Il existe 2 type de MGC :
Les systèmes avec alarme et calibration :
Minimed® 640G® + capteur Enlite® (Medtronic )
Dexcom G4® Platinum (Dexcom )
Les avantages de ces systèmes sont le paramétrage d’alarme GI bas ou haut ainsi que de modification rapide à la hausse ou à la baisse du GI.
Pour le système couplé à la pompe à insuline, on peut également paramètrer un « ARRET TEMPORAIRE» en cas de chute importante du GI.
Ces alarmes sont réglables et leur mise en place doit se faire avec le diabétologue. Il s’agit de systèmes particulièrement intéressants pour les personnes qui font des hypoglycémies sévères notamment nocturnes et/ou qui ne perçoivent pas leurs hypoglycémies. Les résultats de GI apparaissent selon les systèmes sur une pompe connectée ou sur un autre type de récepteur qui peut être un téléphone.
Ce type de système nécessite une calibration à l’aide d’une glycémie capillaire au minimum toutes les 12 heure (2h après la pose du capteur), cette calibration devant se faire durant une période de stabilité glycémique, avant les repas de préférence.
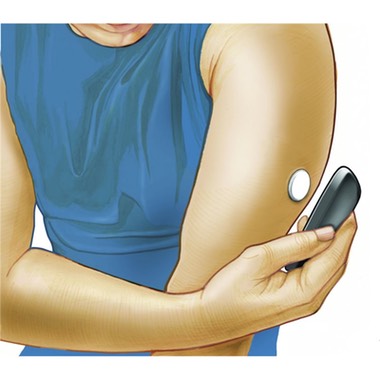
Le système sans calibration et sans alarme
FreeStyle Libre® (Abbott)
Dans ce système, la calibration est effectuée une fois pour toute en usine et le système peut être utilisé sans presque jamais faire de GC. Celles-ci restent néanmoins conseillées dans certaines circonstances rares.
Ce système est maintenant très largement utilisé en France. Il est particulièrement apprécié des enfants mais aussi des parents et des personnes s’occupant d’enfants diabétiques (grands-parents, enseignants) qui n’ont plus à réaliser de mesure de GC.
Mais il est également particulièrement intéressant en cas de handicap visuel, l’application pouvant « lire » de façon sonore le résultat et rendre un peu de liberté et d’autonomie aux personnes diabétiques malvoyantes ou non voyantes.
En revanche, ce système ne possède pas d’alarmes et il est nécessaire de scanner très régulièrement le capteur avec le lecteur dédié ou un smartphone compatible. Le capteur est capable de stocker 8 heures de données mais il faut scanner beaucoup plus souvent pour utiliser le système de façon optimale et il a été montré que l’équilibre glycémique s’améliore lorsque le nombre de scans augmente. Même s’il n’existe pas d’alarmes, ce système permet de diminuer la fréquence des hypoglycémies à condition de scanner souvent, que l’on soit traité par pompe ou par multi-injections.
Les conditions de prescription et de remboursement
La prescription de la MGC est soumise a des conditions précises pour le remboursement :
Ces conditions peuvent varier d’un système à l’autre mais dans tous les cas elle nécessite :
➣ Une prescription initiale par un diabétologue ou Pédiatre spécialisé en diabétologie (ne peut être faite par le médecin généraliste).
➣ Une formation à l’utilisation du système dans un centre spécialisé avec un programme d‘éducation thérapeutique autorisé et du personnel formé.
➣ Une période d’essai de 15 jours à 3 mois selon le dispositif
➣ Une consultation spécialisée, à l’issue de la période d’essai
Cette consultation permet d’évaluer l’utilisation adéquate du dispositif par le patient , l’atteinte d’objectifs,
l’équilibre glycémique et la présence d’hypoglycémies sévères. Le maintien ou non du dispositif sera alors décidé.
Pour le système Free Style Libre ® (Abbott), la prescription des capteurs peuvent être prescrit à l’issu de la consultation spécialisée d’évaluation.
Sources : www.diabete.fr ; Fédération Française des diabétiques ;
Journaux officiels du 5 mai 2017, du 16 février 2018, du 14 juin 2018 (Prescription et remboursement des système de mesure en continu)
Hypo- et hyperglycémie
Comment réagir à une hypoglycémie ?
✓ arrêter toute activité et confirmer si possible l’hypoglycémie par contrôle capillaire
✓ absorber des sucres à index glycémique élevé (qui remontent rapidement la glycémie) : 15g ➜ 3 morceaux de sucre ou 1 verre de jus de fruit ou de soda ou 2 cuillères à soupe de miel ou de confiture ; 40g de pain blanc (2 tranches)
✓ recontrôler votre glycémie 15 minutes plus tard après le resucrage ;
✓ si la glycémie reste inférieure à 0,60g/l, se resucrer à nouveau comme précédemment.
En cas de perte de connaissance, votre entourage ou un soignant vous injectera une ampoule de glucagène. Il s’agit du glucagon, hormone hyperglycémiante, dont l’action est rapide mais brève. Il faut donc resucrer comme dit précédemment, après avoir repris connaissance. Le glucagon est à conserver dans le bac du réfrigérateur en vérifiant sa date de péremption.
Retrouver la vidéo de démonstration de l’utilsation du kit Glucagen en cliquant ici
Plaquette à télécharger ici
Comment réagir en cas d’hyperglycémie ?
Une hyperglycémie peut être transitoire (liée à un stress, un traitement, une infection…). Elle devient dangereuse si elle se prolonge et si les glycémies augmentent progressivement.
Ainsi, si les glycémies sont supérieures à 2,50g/l (pour les patients sous plusieurs injections d’insuline), il faut rechercher la présence de corps cétoniques à la bandelette urinaire (Kétodiastik, Kétodiabur) ou à l’aide de bandelettes capillaires spécifiques (Kétone optium…). La présence de corps cétoniques dans les urines témoigne d’une carence en insuline et nécessite une augmentation des doses d’insuline rapide ou ultra rapide en urgence.
L’apparition de troubles digestifs (nausées, vomissements, douleurs abdominales) sont signes de gravité. Dans ce cas, une prise en charge en milieu hospitalier est souvent nécessaire. Dans tous les cas, il faudra rechercher les causes du déséquilibre (infection, infarctus, prise de corticoïdes…).

Vous pouvez télécharger notre brochure « hypo- hyperglycémie et modulation de doses » en cliquant ici.
L’autosurveillance glycémique : pour qui ? pourquoi ? comment ?
POURQUOI ?
L’objectif principal de l’auto-contrôle est d’aboutir à une prise de décision en fonction du résultat obtenu.
Votre médecin fixera avec vous des objectifs glycémiques, c’est à dire des résultats à atteindre avant les repas (à jeun) et après les repas (post prandiaux). Ces objectifs vous aideront alors à modifier votre traitement (doses d’insuline ou de médicaments), votre alimentation et/ou votre activité physique.
L'intérêt de l’auto-surveillance glycémique est également de confirmer les signes d’hypoglycémie ou d’hyperglycémie afin de pouvoir y pallier.
POUR QUI ?
Si vous êtes traité(e) par insuline : une glycémie capillaire doit être réalisée avant chaque injection.
Des glycémies post prandiales (2h après le début du repas) pourront être effectuées dans la semaine en alternant les horaires.
Si vous êtes traité(e) par comprimés : l’auto-surveillance glycémique peut être prescrite par votre médecin dans certains cas seulement :
- en cas de traitement par insulinosécréteurs (Amarel® Diamicron®, Novonorm® par exemple), comprimés qui peuvent entraînés des hypoglycémies, notamment en fin d’après midi ;
- en cas de déséquilibre majeur de votre diabète lorsque l’on envisage de modifier votre traitement ;
- à titre éducatif afin de vous permettre d’apprécier les effets de l’alimentation, de l’effort physique et du traitement sur vos glycémies lorsque l’objectif n’est pas atteint ;
- chez la femme atteint de diabète gestationnel dans le cas d’un traitement par insuline.
Votre médecin vous indiquera alors le rythme des contrôle a effectuer : en général 2 à 3 glycémies à jeun et 2 à 3 glycémies post prandiales dans la semaine, en alternant les horaires.
L’ENTRETIEN DU MATERIEL
Les lecteurs de glycémie actuels sont faciles d’entretien. Pour un bon état de fonctionnement, il est préférable de maintenir le lecteur dans sa housse de rangement et de le garder propre.
Cependant il faut éviter de les exposer à des températures extrêmes (de 5 à 40° en moyenne) et en altitude (- de 200 m en moyenne).
Ne jamais utiliser de détergent ou d’antiseptique pour le nettoyer, le dépoussiérer avec un chiffon propre légèrement humidifié.
Vous pouvez nettoyer l’embase de votre stylo autopiqueur avec de l’eau et du savon et bien le sécher.
Votre appareil est garanti 4 ans si vous pensez à envoyer la carte de garantie.
S’il tombe en panne ou que vous avez un problème technique, vous pouvez appelez le numéro vert du laboratoire que vous trouverez sur la notice d’utilisation.
Retrouvez le tableau des lecteurs en cilquant ici
LE REMBOURSEMENT
Le lecteur de glycémie est délivré en pharmacie soit seul sans consommable ou dans un kit comprenant un lecteur, un stylo auto-piqueur et une petite quantité de bandelette et de lancettes ;
La prise en charge est assurée pour :
- une attribution tous les 4 ans chez l’adulte
- deux attributions tous les 4 ans chez les enfants de moins de 18 ans.
- si vous êtes traité(e) par insuline quelque soit votre type de diabète,
- si vous êtes traité(e) par comprimés si la demande a été faite par votre médecin généraliste lors de la demande de prise en charge ALD (100%).
Les stylos auto-piqueurs peuvent être pris en charge une fois par an chez l’adulte, deux fois par an chez l’enfant de moins de 18 ans.
COMMENT INTERPRETER SES RESULTATS ?
Il est nécessaire de connaître vos objectifs glycémiques, c’est à dire la fourchette de glycémies à atteindre pour que votre diabète soit bien équilibré.
On distingue les objecfifs glycémiques avant les repas (qui peuvent par exemple aller de 0,80 à 1,20 g/L) et après les repas (par exemple inférieur à 1,60 g/L).
C’est votre diabétologue ou votre médecin traitant qui vous indique quels sont vos objectifs glycémiques qui sont différents selon les patients (ils dépendent de l’ancienneté du diabète, de la présence ou non de complications…).
Vous pouvez télécharger la brochure « Autosurveillance glycémique » en cliquant ici.
L’insuline et autres traitements injectables : qu’est ce que c'est ? comment se piquer ?
Les différents types d’insuline
• L’insuline rapide
Exemple: Actrapid®, Insuman rapide®, Umuline rapide® (de moins en moins utilisée).
Elle permet d’assimiler les glucides contenus dans un repas. c’est l’insuline “pour manger”. Elle doit être injectée 20 à 30 minutes avant le repas, sa durée d’action est de 6 heures environ.
Elle peut être utilisée dans des schémas associée à une insuline lente en plusieurs injections par jour.
• L’insuline ultra-rapide ou analogue rapide de l’insuline
Exemple: Novorapid®, Humalog®, Apidra®.
Elle permet d’assimiler les glucides contenus dans un repas, c’est l’insuline “pour manger”. Elle agit très rapidement, doit être injectée juste au début du repas et son action dure 4 heures. ses propriétés font qu’elle se rapproche le plus de la sécrétion pancréatique.
Elle peut être utilisée dans des schémas à plusieurs injections par jour
• L’insuline semi lente
Exemple: Insulatard®, Umuline NPH®, Insuman basal®.
Elle permet de maintenir la glycémie normale en dehors des repas. C’est l’insuline basale “pour vivre”.
L’injection se fait 30 minutes avant le repas et son action est de 12 heures. C’est une insuline trouble qui doit être agitée avant l’injection.
Elle peut être utilisée dans des schémas à une ou plusieurs injections par jour.
• Les mélanges d’insuline
Ils associent en proportion variée (10, 20, 30, 40, 50) de l’insuline rapide ou ultra-rapide à de l’insuline semi lente.
* Rapide + semi lente
Exemple: Mixtard®, Insuman comb®, Umuline Profil® (10, 20, 30, 40, 50)
Ces mélanges sont utilisés en plusieurs injections par jour. l’injection se fait 20 minutes avant le repas, après agitation du mélange, sa durée d’action est de 12 heures.
* Ultra-rapide + semi lente
Exemple: Novomix 30®, Novomix 50®, Novomix 70®, Humalog Mix 25®, Humalog Mix 50®
Ces mélanges sont utilisés en plusieurs injections par jour. L’injection se fait au début du repas après agitation du mélange, sa durée d’action est de 12 heures.
• L’insuline lente ou analogues lents de l’insuline
Exemple: Lantus®, Lévémir®, Toujeo®
Elle permet de maintenir la glycémie normale en dehors des repas. c’est l’insuline “pour vivre”. Elle est utilisée en une injection associée aux anti-diabétiques oraux (diabète de type 2) ou en une injection associée à trois injections d’insuline ultra-rapide (diabète de type 1 le plus souvent).
Elle agit entre 12 heures et 24 heures, l’horaire d’injection (matin, midi ou soir) doit être identique d’un jour à l’autre.
Schéma basal / bolus
Il s’agit d’un schéma comportant une injection quotidienne d’insuline à action prolongée associée à trois injections d’insuline ultra-rapides à chaque repas.
Conservation de l’insuline
Les stylos entamés se conservent à température ambiante, ils doivent être consommés dans le mois. Les autres stylos ou les flacons se conservent dans le bac à légumes du réfrigérateur.
Les insulines ne supportent pas les grandes différences de température; utilisez des sacs isothermes si vous devez voyager.
Les pages du podologue
La prise en charge des soins podologiques
Les soins de podologies pour les patients diabétiques à risques sont remboursés par l’Assurance Maladie. Depuis le 24 mai 2008, les soins de podologie sont désormais pris en charge chaque année par l’assurance maladie pour les patients diabétiques, en ALD, présentant des pieds à risque de lésions, c’est-à-dire présentant :
-un grade 2 : neuropathie et artériopathie ou déformation,
-ou un grade 3 : antécédents de plaie de plus de 3 mois ou amputation.
Ce risque est évalué par votre médecin traitant ou votre diabétologue qui vous établira une prescription médicale.
Ces soins seront réalisés au cabinet d’un pédicure podologue conventionné, ayant une formation spécifique aux soins podologiques du patient diabétique.
Un forfait annuel de prévention de 4 séances de soins est prévu pour les patients grade 2 et de 6 séances pour les patients grade 3
La première séance permet d’établir un bilan podologique complet, un programme de soins adaptés, de repérer et traiter des lésions à un stade précoce. Le tarif de chaque séance, fixé à 27 euros, sans dépassement d’honoraires possible, est remboursé à 100%.
Consultez cet article sur les soins podologiques en cliquant ici.
Conseils podologiques
L’hyperglycémie chronique peut-être responsable de l’atteinte des artères et des nerfs de membres inférieurs:
- une mauvaise circulation sanguine conduit à un manque d’apport en oxygène et à une mauvaise cicatrisation
- l’atteinte des nerfs ou neuropathie s’accompagne d’une perte de la sensibilité à la douleur et donc d’une perte du signal d’alarme.
Le pied devient alors à risque de plaie. Le risque de lésions graves est alors multiplié par 10 et plus. Un bon contrôle du diabète, des soins podologiques réguliers et le respect des conseils simples pourront vous éviter cela.
Les conseils à suivre :
✓ Se laver les pieds chaque jour avec un savon doux 5 minutes au plus ;
✓ Vérifier la température de l’eau ;
✓ S’essuyer avec une serviette douce, y compris entre les orteils ;
✓ Inspecter ses pieds tous les jours : rechercher ampoules, kératose, mycose, crevasses, plaie même minime... Utiliser un miroir ou demander l’aide d’une tierce personne. Passer la main dans ses chaussures ;
✓ Couper les ongles au carré, avec des ciseaux à bouts ronds, arrondir les côtés avec une lime cartonnée ;
✓ Utiliser prudemment la pierre ponce pour la kératose ;
✓ Appliquer une crème hydratante tous les jours ;
✓ Ne pas utiliser de coricide du fait des risques de brûlure ;
✓ Pour des ongles épais, des cors, des durillons, des ongles incarnés consulter un pédicure podologue, et signaler toute lésion suspecte ;
✓ Ne jamais marcher pieds nus du fait des risques de blessure ;
✓ Éviter le sparadrap appliqué directement sur la peau.
Pour se chausser :
✓ Les chaussettes : laine, coton, mais pas de matières synthétiques, faire attention aux élastiques trop serrés et aux coutures marquées ;
✓ Les chaussures : en cuir, de qualité, larges, fermées, avec un talon de moins de 5 cm, des semelles épaisses et souples, emboîtant bien le pied. Attention aux coutures et à la morphologie des pieds. Alterner ;
✓ Acheter en fin de journée (pieds gonflés), Essayer impérativement avant d’acheter ;
Et ne pas oublier de vérifier si votre vaccination anti tétanique est à jour.
Téléchargez notre brochure « Prévention et soins des pieds » en cliquant ici.
Examens à réaliser à jeun : scanner, IRM...
Signaler que vous êtes diabétique afin d’obtenir, si possible, un rendez vous en début de matinée.
SI VOUS PRENEZ DES COMPRIMÉS :
➞ Biguanides (Metformine®) : ne pas oublier de les arrêter 48h avant l’injection d’iode (scanner, urographie...) et de les reprendre 48h après l’examen ;
➞ Glinides (Novonorm®): ou Sulfamides Hypoglycémiants (Daonil®, Diamicron®, Amarel®) : ne pas prendre le comprimé dans les heures qui précèdent l’examen afin d’éviter un risque d’hypoglycémie. Reprendre son traitement après l’examen lorsque l’alimentation sera reprise.
SI VOUS ÊTES SOUS INSULINE :
➞ Une injection par jour avec un analogue lent d’insuline (Lantus®, Levemir®) : faire l’injection en diminuant la dose de 4 à 8 unités et renforcer la surveillance glycémique (peu de risque d’hypoglycémie)
➞ 2 ou 3 injections par jour : nécessité en général d’une hospitalisation de jour afin de vous perfuser avec un soluté de glucose car les injections d’insuline ne peuvent pas être supprimées
➞ 4 injections par jour : c’est le schéma dit “basal-bolus”. Il faut faire l’injection d’insuline lente avant l’examen en réduisant la dose de 4 à 8 unités et ne pas faire l’injection d’insuline rapide ou ultra rapide. Celle ci sera réalisée lors du prochain repas. Il est important de renforcer la surveillance glycémique.
➞ Pompe à insuline : diminuer le débit de base et ne pas réaliser le bolus avant l’examen. Renforcer sa surveillance glycémique.
